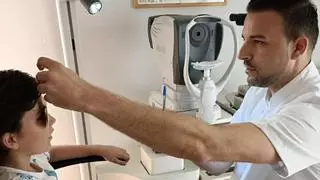
Alicante es pionera en España en una técnica quirúrgica que evita el trasplante en una grave afección de córnea
Una cirugía mínimamente invasiva que ya se utiliza en Estados Unidos y Australia permite tratar el adelgazamiento de la córnea que afecta a jóvenes gracias al implante de tejido de un donante
Frotarse los ojos es una de las causas de queratocono, caracterizado por tener visión borrosa o doble, y fotofobia
La Comunidad Valenciana cuenta con un banco de córneas / INFORMACIÓN
Alicante es pionera en España en la aplicación de una técnica que puede evitar el trasplante de córnea a pacientes con queratocono, una afección degenerativa que se produce cuando la córnea (la parte frontal transparente y en forma de cúpula del ojo) se hace más fina y sobresale progresivamente en forma de cono, lo que causa visión borrosa, distorsionada o doble y puede producir fotofobia por sensibilidad a la luz y al resplandor.
Esta grave patología oftalmológica afecta a una de cada 100 personas aproximadamente y representa la primera causa de trasplante corneal en pacientes jóvenes. Normalmente la enfermedad empieza en la adolescencia y progresa hasta que en torno a los 40 años se estabiliza al endurecerse la córnea por la edad. Los médicos especialistas explican que, si no se interviene, un 20 % llega a tal grado de severidad que acaba necesitando un trasplante. La técnica que ya se practica en la provincia permite mejorar la visión del paciente de un 5 % a un 60 %.
¿Cuál es la causa del queratocono? Es una enfermedad genéticamente determinada pero con unos importantes factores ambientales y se ha asociado con las alergias y los traumatismos oculares. Un frotamiento ocular puede precipitarlo o empeorarlo, "por eso los oftalmólogos siempre decimos que no hay que frotarse los ojos. Si es intenso puede desencadenar o empeorar un queratocono. Es importante tratar las alergias oculares en esta época del año porque sobre todo en los niños un frotamiento intenso lo puede causar", explica Jorge Alió del Barrio, especialista en córnea que ya realiza en Alicante esta novedosa intervención.
El doctor es cirujano de córnea, catarata y cirugía refractiva en Vissum Grupo Miranza, clínica a la vanguardia internacional de las técnicas mínimamente invasivas de cirugía corneal y precursora de esta cirugía con tejido de donante.
Factor genético
El factor genético hace que los familiares en primer grado de un paciente con esta patología tengan mayor riesgo de sufrirlo. En cuanto a su prevalencia, el doctor señala que es la distrofia corneal más frecuente. Su incidencia ha aumentado en los últimos años.
Se diagnostica con un análisis de la forma de la córnea, que se hace a todo paciente que se va a operar con láser de otras patologías visuales para descartar el queratocono porque si lo padece o tiene riesgo de sufrirlo la cirugía refractiva con láser está contraindicada. "Como a día de hoy tanta gente quiere operarse, hacemos esta prueba (topografía) a muchos pacientes que son asintomáticos y lleva a un diagnóstico precoz en muchos casos", señala el doctor, que es además profesor asociado de Oftalmología en la Facultad de Medicina de la Universidad Miguel Hernández.
En otros países
El innovador procedimiento de cirugía corneal mínimamente invasiva se describió por primera vez hace apenas 5 años y consiste en el uso de implantes fabricados con tejido corneal de un donante, en vez de material sintético, lo que ofrece una alternativa a pacientes con casos avanzados de queratocono o córneas muy finas, que antes solo podían optar al trasplante.
Esta técnica se denomina CAIRS (Corneal Allogenic Intrastomal Ring Segments). En la primera intervención realizada ha permitido a un paciente con queratocono avanzado evitar el trasplante de córnea y mejorar de un 5% a un 60% su visión. La creó una cirujana de la India, se ha extendido a EE UU y Australia, y en Europa apenas se ha realizado.
El doctor, explica, llevaba un tiempo detrás de esta técnica y tuvo oportunidad de ver en directo a esta cirujana en un congreso al que acudió a aquel país como ponente. Cualquier cirujano con la tecnología adecuada la puede practicar.
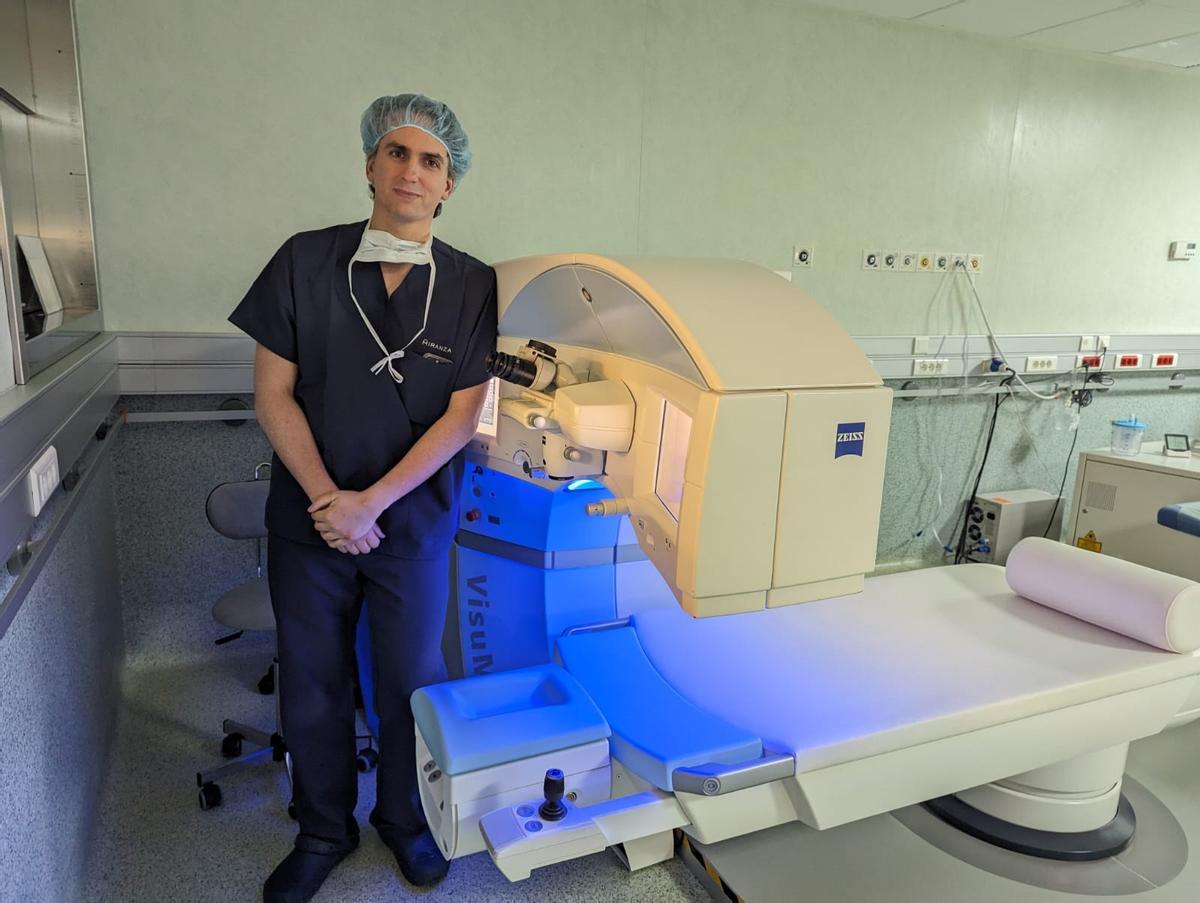
El doctor junto a la tecnología que le permite practicar la novedosa intervención / INFORMACIÓN
Tejido de un donante
Según Alió del Barrio, este método "es una evolución de la técnica de implantación de anillos intraestromales que utilizamos a día de hoy para tratar algunos casos de queratocono. La diferencia es que los anillos convencionales están fabricados con material sintético, mientras que los de la nueva técnica son de tejido corneal de un donante y, por tanto, totalmente biocompatibles”. El anillo sintético funciona bien si la córnea tiene un grosor suficiente pero si es fina, como en los casos más avanzados, puede ocurrir que por roce se pierda y es un fracaso de la técnica. Por eso solo se pueden poner en casos leves o moderados, no avanzados.
La nueva cirugía, apunta, no solo reduce el riesgo de rechazo del implante, sino que también permite que el mismo, hecho a la medida de cada paciente, se integre mejor y permanezca más estable en el ojo. Gracias a ello, se evita que, con el paso del tiempo, pueda moverse o erosionarse por el roce del material sintético con la superficie ocular, lo que podría dar lugar a lesiones o infecciones.
“Además, pacientes con casos severos de queratocono o córneas muy finas, que no eran candidatos antes a los anillos intraestromales por el alto riesgo de expulsión del implante, sí que pueden optar ahora a esta técnica que prácticamente anula este riesgo”, apunta su precursor en España.
Corrección óptica
"Para estas personas, la única alternativa hasta ahora era el trasplante. En el caso del primer paciente que hemos operado, como había perdido el otro ojo por un traumatismo no quiso hacerse un trasplante y prefirió esta técnica". Un mes después de la cirugía, su visión (sin gafas) en el ojo intervenido pasó de solo poder contar dedos, a tener una agudeza visual del 60%, llegando a casi el 90% con corrección óptica.
Se trata de una cirugía sin suturas, reversible y de rápida recuperación, que al día siguiente ya permite empezar a notar la mejoría. El procedimiento se realiza en quirófano asistido por un láser ultrapreciso que este centro médico también incorporó de manera pionera para llevar a cabo trasplantes selectivos de córnea.
Al ser de tejido humano, es decir, natural, señala el doctor, se integra perfectamente y es imposible que se obstruya. A la vez, permite ampliar las indicaciones a casos menos avanzados sino en los más graves en los que el paciente no era candidato a los sintéticos y se veía abocado a la dependencia absoluta de una lente de contacto o bien a un trasplante, "y esto nos va a permitir ampliar esas indicaciones a casos más avanzados y a evitar el trasplante en algunos casos".
Tratamientos eficaces
El queratocono es una patología que produce una pérdida de visión por el adelgazamiento de la córnea, que, en vez de tener forma esférica, adquiere forma de cono. Aunque representa la primera causa de trasplante corneal en pacientes jóvenes, hay muchos pasos antes de llegar al trasplante.
En ocasiones, solo se requiere el uso de gafas o lentes de contacto especialmente adaptadas, mientras que, si la enfermedad progresa, conviene en un momento dado optar por la cirugía. Tanto los anillos convencionales sintéticos como los nuevos a base de tejido humano se implantan para regularizar la superficie corneal y, así, compensar la alteración visual, aunque no detienen la evolución del queratocono. Por eso, se pueden combinar con otras técnicas, como el crosslinking, un tratamiento que se basa en “endurecer” la córnea y, con ello, previene que siga deformándose, con hasta un 95 % de eficacia.
Para los casos más severos en los que el paciente ya ha perdido gran parte de visión, el tratamiento suele ser el trasplante corneal. “La precisión quirúrgica actual nos permite realizar trasplantes selectivos, que ya no requieren sustituir toda la córnea, sino solo las capas afectadas, de modo que existe menor riesgo de rechazo y la recuperación del paciente es mucho más rápida”, concluye el especialista.
Más miopía por el abuso de las pantallas
Más miopía por el abuso de las pantallas
El abuso de las pantallas también genera problemas oculares, sobre todo espasmos de acomodación de la vista y la adaptación del ojo a las diferentes distancias. Los oftalmólogos también han detectado un aumento de la miopía por este motivo que está haciendo que se incremente no solo la tasa sino la magnitud de esta patología.
- Oportunidad única en Benidorm: un piso de 150 metros cuadrados con vistas al mar por 255.000 euros
- La sorprendente decisión del BCE que afecta a las hipotecas: esto ha pasado con los tipos de interés en julio
- Desalojan del Ayuntamiento de Alicante una protesta por la falta de vivienda para un niño de 6 años con parálisis cerebral
- El concejal de Cultura de Vox aprueba una subvención de 12.020 euros para el Premio Internacional de Poesía Miguel Hernández
- Paralizan en Alicante hasta Nochevieja el desahucio de una mujer y su hija de 22 años encamada
- Los vecinos de Orihuela Costa le dan un repaso al alcalde Vegara en el pleno por el incumplimento de sus promesas
- ¿Qué son las salpas, la nueva plaga que está apareciendo en varias playas españolas?
- Día histórico en Arenales: abre el reivindicado centro social que será eficiente y con tecnología punta